Factors associated with a prolonged length of stay after acute exacerbation of chronic obstructive pulmonary disease (AECOPD)
Int J Chron Obstruct Pulmon Dis. 2014 Jan 20;9:99-105.
https://www.ncbi.nlm.nih.gov/pubmed/24477272
<背景>
COPD急性増悪によって入院期間が延長した患者を早期にみつけることで、進行するイベントのリスクを減少したり、治療費の節約になるかもしれない。
目的は、COPD急性増悪後の入院期間の延長の予測因子を調べること。
<方法>
2006年から2008年の間に、COPD急性増悪後に退院した599人の患者をカルテより抽出。ロジスティック回帰分析にて、75%パーセントタイル以上の在院日数の予測因子を評価し、曲線化面積(area under the curve:AUC)を検討。
<結果>
590人(54%女性)の患者、平均年齢73.2歳、平均在院日数6.0日。
多変量解析にて、木曜から土曜の間に入院、心不全、糖尿病、脳卒中、高二酸化炭素血症、アルブミン値の低下が、11日以上の在院日数と関連していた。ROC曲線でのAUCは0.73。
<結論>
木曜から土曜の間の入院、心不全、糖尿病、脳卒中、高二酸化炭素血症、アルブミンの低下が、入院期間の延長と関連していた。この結果は、入院早期から入院期間の延長するであろう患者を見つけることを助けるだろう。しかし、予測モデルが準最適化された結果であり、それゆえに、臨床での使用に準備はされていない。
・木曜から金曜の入院が長期化するのは、これまでの研究でも週末が増悪しやすいという結果もあり、ほかの曜日に入院する患者よりも重度の増悪であることが要因かもしれない。
2017/06/30
2017/06/26
COPD増悪入院中の有酸素運動の効果
Assessment of Aerobic Exercise Adverse Effects during COPD Exacerbation Hospitalization.
Can Respir J. 2017;2017:5937908.
https://www.ncbi.nlm.nih.gov/pubmed/28265180
<背景>
有酸素運動をCOPD増悪で退院した後に行うことは、呼吸機能、骨格筋力、活動への耐久性、呼吸困難感の減少をもたらすため、推奨されている。これまでの研究では、COPD増悪入院中の患者に対して、無酸素性の活動が臨床的に有用であるとされている。しかし、COPD増悪入院中の患者に対して、有酸素運動を行うことの可能性や安全性についての報告は少ない。
<目的>
COPD増悪入院中の患者に対して、有酸素運動を行った際の効果やバイタルサインを評価すること。
<方法>
11人のCOPD患者(63%女性、平均年齢65歳)が対象。入院後72時間以内にトレッドミルにて有酸素運動を開始。速度は6WMTの結果から算出。運動前後にバイタル測定を実施。
<結果>
運動中の収縮期血圧は125.2から135.8mmHgへ上昇。呼吸数は20.9回から24.2回へ上昇。SpO2は93.8%から88.5%まで減少。有酸素系の活動は強度に依存して、運動終了時の脈拍は99.2から119.1の間。患者の最大脈拍の76%近くまで上昇。
<結論>
COPD増悪で入院した患者に72時間以内に有酸素運動を行うことは安全であった。
・運動療法の内容:トレッドミルにて15分間歩行。スピードは6MWDから秒速の歩行速度を計算し(6MWD÷360秒)、それをkm/hへ変換。運動中は5分おきに傾斜を1ポイント上昇させる。息切れのBorgを聴取し、息切れBorg≦3となるように調整。
・運動中SpO2≦85%となったら酸素吸入を実施。
Can Respir J. 2017;2017:5937908.
https://www.ncbi.nlm.nih.gov/pubmed/28265180
<背景>
有酸素運動をCOPD増悪で退院した後に行うことは、呼吸機能、骨格筋力、活動への耐久性、呼吸困難感の減少をもたらすため、推奨されている。これまでの研究では、COPD増悪入院中の患者に対して、無酸素性の活動が臨床的に有用であるとされている。しかし、COPD増悪入院中の患者に対して、有酸素運動を行うことの可能性や安全性についての報告は少ない。
<目的>
COPD増悪入院中の患者に対して、有酸素運動を行った際の効果やバイタルサインを評価すること。
<方法>
11人のCOPD患者(63%女性、平均年齢65歳)が対象。入院後72時間以内にトレッドミルにて有酸素運動を開始。速度は6WMTの結果から算出。運動前後にバイタル測定を実施。
<結果>
運動中の収縮期血圧は125.2から135.8mmHgへ上昇。呼吸数は20.9回から24.2回へ上昇。SpO2は93.8%から88.5%まで減少。有酸素系の活動は強度に依存して、運動終了時の脈拍は99.2から119.1の間。患者の最大脈拍の76%近くまで上昇。
<結論>
COPD増悪で入院した患者に72時間以内に有酸素運動を行うことは安全であった。
・運動療法の内容:トレッドミルにて15分間歩行。スピードは6MWDから秒速の歩行速度を計算し(6MWD÷360秒)、それをkm/hへ変換。運動中は5分おきに傾斜を1ポイント上昇させる。息切れのBorgを聴取し、息切れBorg≦3となるように調整。
・運動中SpO2≦85%となったら酸素吸入を実施。
2017/06/24
間質性肺疾患の運動療法のエビデンス
The evidence of benefits of exercise training in interstitial lung disease: a randomised controlled trial
Thorax 2017;72:610–619.
http://thorax.bmj.com/content/72/7/610
<背景>
間質性肺疾患(ILD)において、運動療法の臨床的な有効性については明らかになっていない。
<目的>
病因と重症度別にILD患者の運動療法の高価について検討すること。
<方法>
142人のILD患者が対象。内訳は61人IPF、22人石綿肺、23人結合組織疾患関連ILD、36人がその他ILD。
無作為に運動療法と通常ケアに分けて、8週間実施。
評価項目は6MWD、CRDQ、SGRQ-I、mMRC息切れスケール。評価のタイミングはベースライン、9週間、6か月。
<結果>
運動療法で、6MWDは25m増加、QOLも著しく改善。6MWDとCRDQ、SGRQ-I、呼吸困難は、石綿肺とIPFにおいて、大きく改善。しかし、サブグループではいくつかの大きな違いがあった。
結合組織疾患関連ILDは6か月で高価が低下した。ベースラインで6MWDが短い、症状が強いことは、トレーニングによって6MWDと症状の改善が大きいことと関連していた。
大きな効果は、運動処方がプロトコルにそって進んだ患者に得られていた。6ヶ月時点で、6MWDと症状の改善が維持されたことは、べースラインの肺機能の良かったことと、肺高血圧がなかったことと関連していた。
<結論>
運動療法は、ILD患者に有効であった。臨床的に意味のある改善は石綿肺とIPFに見られた。運動の成功を最大限得られて治療効果を維持できたのは、より軽症患者であるようだ。
・オーストラリアのメルボルンにある3つの病院で行われた研究、臨床的に安定していて、最大限の治療を行っているが、息切れ症状がある患者が対象。
・除外基準は、ILD以外の呼吸器疾患、運動に支障のある併存症の存在
・無作為に8週間の通常ケアか運動介入かの2グループに分けられた
・運動介入:週2回、外来で実施。30分の有酸素運動と上下肢の筋トレ。
・運動負荷:歩行の速度は6MWTの歩行速度の80%、自転車エルゴは6MWTから推測した最大負荷の70%、抵抗運動は10-12RM(10-12回繰り返してできる重さ)で設定
・酸素吸入はSpO2≧88%になるように必要に応じて実施
・運動は病院でのプログラムを継続し、患者教育もすべての患者に推奨した
・コントロールグループは、週1回の電話で一般的なサポートを実施。
・プライマリーアウトカムは6MWDの変化量。セカンダリーアウトカムは膝伸展筋力と肘屈曲筋力、HRQOL(CRDQ、SGRQ-I)、息切れ(UCSD-SOBQ、mMRC)、不安抑うつ(HADS)
・評価のタイミングはベースライン、9週間後、6か月後。
<運動の反応性>
・ステップワイズ多変量解析にて、ベースラインの6MWDが短いことが9週間後の改善と関係。
・ベースラインの6MWDが10m増加するごとに、9週間後の結果は1.4mずつ減少。
・肺動脈圧が10mmHg減少もしくはFVCが100mL増加するごとに、6か月後の6MWDは1.5mもしくは2.1mずつ増加。
・ROC曲線で、ベースラインの6MWDが477m以上あると、MID以上の改善はしにくい傾向にある。肺動脈圧が31.5mmHg以上あると、6か月後にMIDを達成しにい傾向にあり、また、疲労感の改善効果も乏しい傾向にあった。
ーーーーーーーーーーーー
最初から歩ける患者は、その時点が最大ということで、天井効果という感じか。
肺高血圧の影響は運動療法を行う上で重要だと思う。低酸素血症を引き起こし、運動継続が難しくなる印象がある。
Thorax 2017;72:610–619.
http://thorax.bmj.com/content/72/7/610
<背景>
間質性肺疾患(ILD)において、運動療法の臨床的な有効性については明らかになっていない。
<目的>
病因と重症度別にILD患者の運動療法の高価について検討すること。
<方法>
142人のILD患者が対象。内訳は61人IPF、22人石綿肺、23人結合組織疾患関連ILD、36人がその他ILD。
無作為に運動療法と通常ケアに分けて、8週間実施。
評価項目は6MWD、CRDQ、SGRQ-I、mMRC息切れスケール。評価のタイミングはベースライン、9週間、6か月。
<結果>
運動療法で、6MWDは25m増加、QOLも著しく改善。6MWDとCRDQ、SGRQ-I、呼吸困難は、石綿肺とIPFにおいて、大きく改善。しかし、サブグループではいくつかの大きな違いがあった。
結合組織疾患関連ILDは6か月で高価が低下した。ベースラインで6MWDが短い、症状が強いことは、トレーニングによって6MWDと症状の改善が大きいことと関連していた。
大きな効果は、運動処方がプロトコルにそって進んだ患者に得られていた。6ヶ月時点で、6MWDと症状の改善が維持されたことは、べースラインの肺機能の良かったことと、肺高血圧がなかったことと関連していた。
<結論>
運動療法は、ILD患者に有効であった。臨床的に意味のある改善は石綿肺とIPFに見られた。運動の成功を最大限得られて治療効果を維持できたのは、より軽症患者であるようだ。
・オーストラリアのメルボルンにある3つの病院で行われた研究、臨床的に安定していて、最大限の治療を行っているが、息切れ症状がある患者が対象。
・除外基準は、ILD以外の呼吸器疾患、運動に支障のある併存症の存在
・無作為に8週間の通常ケアか運動介入かの2グループに分けられた
・運動介入:週2回、外来で実施。30分の有酸素運動と上下肢の筋トレ。
・運動負荷:歩行の速度は6MWTの歩行速度の80%、自転車エルゴは6MWTから推測した最大負荷の70%、抵抗運動は10-12RM(10-12回繰り返してできる重さ)で設定
・酸素吸入はSpO2≧88%になるように必要に応じて実施
・運動は病院でのプログラムを継続し、患者教育もすべての患者に推奨した
・コントロールグループは、週1回の電話で一般的なサポートを実施。
・プライマリーアウトカムは6MWDの変化量。セカンダリーアウトカムは膝伸展筋力と肘屈曲筋力、HRQOL(CRDQ、SGRQ-I)、息切れ(UCSD-SOBQ、mMRC)、不安抑うつ(HADS)
・評価のタイミングはベースライン、9週間後、6か月後。
 |
| 6MWDの変化量。6か月後には、ベースラインに戻っている。持続効果はない? |
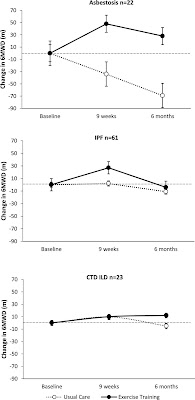 |
| ILDの疾患別。塵肺は効果を持続できている。 対照的にIPFや結合組織疾患関連肺線維症は効果が得られにくい。 |
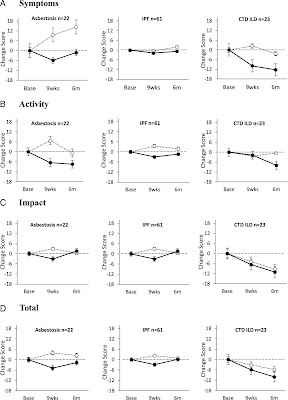 |
| 健康関連QOL:Aは症状、Bは活動、Cは影響、Dは合計。 点数が低いほど、QOLが高いと判定。 |
塵肺はQOLが改善していて、持続されている。
IPFは大きく差はなく維持されているという感じ。
結合組織疾患関連ILDは徐々に改善している。
特に、活動の項目で6か月後に著明に改善している。
<運動の反応性>
・ステップワイズ多変量解析にて、ベースラインの6MWDが短いことが9週間後の改善と関係。
・ベースラインの6MWDが10m増加するごとに、9週間後の結果は1.4mずつ減少。
・肺動脈圧が10mmHg減少もしくはFVCが100mL増加するごとに、6か月後の6MWDは1.5mもしくは2.1mずつ増加。
・ROC曲線で、ベースラインの6MWDが477m以上あると、MID以上の改善はしにくい傾向にある。肺動脈圧が31.5mmHg以上あると、6か月後にMIDを達成しにい傾向にあり、また、疲労感の改善効果も乏しい傾向にあった。
ーーーーーーーーーーーー
最初から歩ける患者は、その時点が最大ということで、天井効果という感じか。
肺高血圧の影響は運動療法を行う上で重要だと思う。低酸素血症を引き起こし、運動継続が難しくなる印象がある。
2017/06/16
間質性肺疾患患者の疲労感が運動で改善するか
changes in fatigability following intense aerobic exercise training in patients with interstitial lung disease
Respir Med. 2015 Apr;109(4):517-25.
https://www.ncbi.nlm.nih.gov/pubmed/25698651
<目的>
間質性肺疾患(ILD)患者において、疲労感が高強度有酸素運動後に軽減しているかもしれないということを確認すること。
<方法>
13人の身体不活動の患者(男性5名、平均年齢57.2歳)を対象。異なる種類のILDで身体的な制限がなく、トレッドミルで歩行可能な患者。
患者は心肺運動負荷(CPET)と6MWT、疲労度の重症度スケール、Human Activity Profile questionneireを運動トレーニングの前後に実施。
トレーニングの内容は、心拍数の70-80%をターゲットにした運動セッションを少なくとも24回実施。1セッション30分、週3回を10週間行う。
<結果>
トレーニング後、CPETにおいて、ATまでの時間が55%増加。疲労度(performance fatigability index (PFI))が11%減少。6MWDは49.7±46.9m増加。
疲労の重症度スケールとHuman Activity Profileは著しく増加。トレーニングによる有害事象は無かった。
<結論>
トレーニング後、6MWD後の疲労感は減少しており、身体活動性と関連していた。6MWDが著しく減少したことは、ILD患者の死亡率を上昇させるマーカーとなるかもしれない。
ILD患者の疲労感の病因はよく知られているが、疾患の進行や生存などの基本的な見通し(予後)を提供するかもしれない。
・ワシントンDC(アメリカ)の間質性肺疾患クリニックに通う外来患者を対象
・身体不活動の定義は、リハプログラムに参加したことがない、1日30分以上の運動をしていない
・Performance fatigability test:6MWTを80mのサークルコースで測定。まず、結果から6分間全体の歩行時の加速度を計算。6分間全体の歩行加速度を1周目の加速度で割った値をPFIとして採用
・疲労の重症度:9項目の自己記入式アンケートを1-7点で回答。高得点ほど疲労感が強い。
・身体活動性:The Human Activity Profileを使用。94項目のADL動作に関する質問に自己記入で回答。結果は2つのサブスケール(最大活動:MASと調整活動:AAS)で表示。
MASは高い酸素摂取量が必要な動作、AASは日常的に行われる動作
Respir Med. 2015 Apr;109(4):517-25.
https://www.ncbi.nlm.nih.gov/pubmed/25698651
<目的>
間質性肺疾患(ILD)患者において、疲労感が高強度有酸素運動後に軽減しているかもしれないということを確認すること。
<方法>
13人の身体不活動の患者(男性5名、平均年齢57.2歳)を対象。異なる種類のILDで身体的な制限がなく、トレッドミルで歩行可能な患者。
患者は心肺運動負荷(CPET)と6MWT、疲労度の重症度スケール、Human Activity Profile questionneireを運動トレーニングの前後に実施。
トレーニングの内容は、心拍数の70-80%をターゲットにした運動セッションを少なくとも24回実施。1セッション30分、週3回を10週間行う。
<結果>
トレーニング後、CPETにおいて、ATまでの時間が55%増加。疲労度(performance fatigability index (PFI))が11%減少。6MWDは49.7±46.9m増加。
疲労の重症度スケールとHuman Activity Profileは著しく増加。トレーニングによる有害事象は無かった。
<結論>
トレーニング後、6MWD後の疲労感は減少しており、身体活動性と関連していた。6MWDが著しく減少したことは、ILD患者の死亡率を上昇させるマーカーとなるかもしれない。
ILD患者の疲労感の病因はよく知られているが、疾患の進行や生存などの基本的な見通し(予後)を提供するかもしれない。
・ワシントンDC(アメリカ)の間質性肺疾患クリニックに通う外来患者を対象
・身体不活動の定義は、リハプログラムに参加したことがない、1日30分以上の運動をしていない
・Performance fatigability test:6MWTを80mのサークルコースで測定。まず、結果から6分間全体の歩行時の加速度を計算。6分間全体の歩行加速度を1周目の加速度で割った値をPFIとして採用
・疲労の重症度:9項目の自己記入式アンケートを1-7点で回答。高得点ほど疲労感が強い。
・身体活動性:The Human Activity Profileを使用。94項目のADL動作に関する質問に自己記入で回答。結果は2つのサブスケール(最大活動:MASと調整活動:AAS)で表示。
MASは高い酸素摂取量が必要な動作、AASは日常的に行われる動作
ーーーーーーーーーーーーーーーーー
週3回の高負荷での運動を行うことで、身体機能は十分改善がみられた。
酸素化にどれくらい影響があるのかが気になるところ。
2017/06/12
間質性肺疾患と閉塞性肺疾患の呼吸困難の共通したメカニズム
Common Mechanisms of Dyspnea in Chronic Interstitial andObstructive Lung Disorders
Am J Respir Crit Care Med. 2016 Feb 1;193(3):299-309.
https://www.ncbi.nlm.nih.gov/pubmed/26407036
<背景>
間質性肺疾患(ILD)と慢性閉塞性肺疾患(COPD)の息切れの生じる機序については知られていない。
<目的>
横隔膜の吸気神経ドライブと息切れの強度に関係があるかについて、ILDとCOPDで検討した。これらの環境にて、静的呼吸メカニクスの違いについて確認した。
<方法>
ILD患者、COPD患者、健常者を各16人ずつ集めた。漸増自転車エクササイズ中の横隔膜筋電図描写(EMGdi)と吸気圧を測定し比較した。
<結果>
軽症から中等症のILDとCOPD患者は、吸気予備量、最大酸素摂取量、負荷量、換気量が健常者と比べて低かった。
安静時と運動中のILDとCOPD患者において、EMGdi、呼吸努力(食道内圧)、換気は健常者より高かった。これらの評価はILDとCOPDで似ていた。
ILDとCOPD患者で、換気の変化と吸気の減少がより低く表れていた。
ILD患者はより横隔膜の活動を示しており、一方のCOPD患者は、呼気筋力をよく使っていた。
呼吸困難感と運動中の最大EMGdiは3つのグループで似ていた。ILDとCOPDにおいて、吸気の困難さはより頻回に見られていると考えられ、横隔膜の活動と換気の格差が生じていた。
<結論>
疾患特異的な機序の違いと呼吸筋の活動は、息切れの強度と横隔膜との関係が影響しているわけではない。
ーーーーーーーーーー
呼吸筋疲労は間質性肺疾患には見られにくいということが言えるかもしれない。
Am J Respir Crit Care Med. 2016 Feb 1;193(3):299-309.
https://www.ncbi.nlm.nih.gov/pubmed/26407036
<背景>
間質性肺疾患(ILD)と慢性閉塞性肺疾患(COPD)の息切れの生じる機序については知られていない。
<目的>
横隔膜の吸気神経ドライブと息切れの強度に関係があるかについて、ILDとCOPDで検討した。これらの環境にて、静的呼吸メカニクスの違いについて確認した。
<方法>
ILD患者、COPD患者、健常者を各16人ずつ集めた。漸増自転車エクササイズ中の横隔膜筋電図描写(EMGdi)と吸気圧を測定し比較した。
<結果>
軽症から中等症のILDとCOPD患者は、吸気予備量、最大酸素摂取量、負荷量、換気量が健常者と比べて低かった。
安静時と運動中のILDとCOPD患者において、EMGdi、呼吸努力(食道内圧)、換気は健常者より高かった。これらの評価はILDとCOPDで似ていた。
ILDとCOPD患者で、換気の変化と吸気の減少がより低く表れていた。
ILD患者はより横隔膜の活動を示しており、一方のCOPD患者は、呼気筋力をよく使っていた。
呼吸困難感と運動中の最大EMGdiは3つのグループで似ていた。ILDとCOPDにおいて、吸気の困難さはより頻回に見られていると考えられ、横隔膜の活動と換気の格差が生じていた。
<結論>
疾患特異的な機序の違いと呼吸筋の活動は、息切れの強度と横隔膜との関係が影響しているわけではない。
 |
| 運動負荷と各種パラメーターの変化 ILDとCOPDは同じような傾向をたどっている |
 |
| 各パラメーターと呼吸困難感の比較 同じような傾向なので疾患特異的なパターンはみあたらない |
ーーーーーーーーーー
呼吸筋疲労は間質性肺疾患には見られにくいということが言えるかもしれない。
2017/06/11
COPDにおける肺高血圧のスクリーニングとして6MWTは有用か?
Usefulness of the 6-minute walk test as a screening test for pulmonary arterial enlargement in COPD
International Journal of COPD 2016:11 2869–2875
https://www.ncbi.nlm.nih.gov/pubmed/27920514
<目的>
肺高血圧と運動誘発性低酸素血症(EID)は、COPD急性増悪を増加させる。CT画像による肺動脈(PA)の拡大はCOPD急性増悪と独立して関連していた。PAと大動脈(A)の比(PA:A)とEIDの関係については明らかになっていない。PA:A比はEIDと6MWTの結果と挿管しており、PA:A>1のリスクと関連しているのではないかと仮説をたてた。
<方法>
後方視的にCOPD患者64人のデータを収集。肺機能、6MWT、CTで気腫性変化の範囲とPAの大きさ。
PA:A比で≦1と>1のグループに分けた。ROC曲線でPA:A>1となる患者のカットオフ値を算出した。
<結果>
PA:A>1のグループは、1秒量(FEV1)、FVC、FEV1%、DLCO、6MWD、ベースラインのSpO2、最低SpO2、Borg scale、低吸収域の割合、過去1年間のCOPD増悪歴、BODE index、が低い。
PA:A>1を予測するのは6MWT中のSpO2(カットオフ値89%、AUC0.94)。
<結論>
6MWT中の最低SpO2は、CTで読影したPA:Aを予測しているかもしれず、6MWT中の最低SpO2が89%未満であることは、COPDの肺高血圧の発見に優れている。
・対象は、2014年から2015年に神戸市立医療センター西市民病院で標準的なCOPD治療を行っている外来患者、64名。
・評価は、身長、体重、肺機能、既往歴、mMRC、6MWT
・運動誘発性低酸素の定義は、最低SpO2<90%、SpO2≦88%かつ⊿SpO2≧4%
・PA:Aの測定:肺動脈と大動脈の直径は、分岐部の高さで測定。
・平均年齢73歳、
・PA:A>1は29人、PA:A≦1は35人。
・PAの直径は、PA:A>1で平均2.9cm、PA:A>1では平均3.7cmで、有意差あり(p=0.002)
・Aの直径は、PA:A>1で平均3.7cm、PA:A>1では平均3.5cmで、有意差なし(p=0.2)
・2群間で有意差があったのは、FEV1.0、FVC、FEV1.0%、BODE index、6MWD、ベースラインSpO2、最低SpO2、低吸収域(LAA)
・ROC曲線でPA:A>1を予測するカットオフ
International Journal of COPD 2016:11 2869–2875
https://www.ncbi.nlm.nih.gov/pubmed/27920514
<目的>
肺高血圧と運動誘発性低酸素血症(EID)は、COPD急性増悪を増加させる。CT画像による肺動脈(PA)の拡大はCOPD急性増悪と独立して関連していた。PAと大動脈(A)の比(PA:A)とEIDの関係については明らかになっていない。PA:A比はEIDと6MWTの結果と挿管しており、PA:A>1のリスクと関連しているのではないかと仮説をたてた。
<方法>
後方視的にCOPD患者64人のデータを収集。肺機能、6MWT、CTで気腫性変化の範囲とPAの大きさ。
PA:A比で≦1と>1のグループに分けた。ROC曲線でPA:A>1となる患者のカットオフ値を算出した。
<結果>
PA:A>1のグループは、1秒量(FEV1)、FVC、FEV1%、DLCO、6MWD、ベースラインのSpO2、最低SpO2、Borg scale、低吸収域の割合、過去1年間のCOPD増悪歴、BODE index、が低い。
PA:A>1を予測するのは6MWT中のSpO2(カットオフ値89%、AUC0.94)。
<結論>
6MWT中の最低SpO2は、CTで読影したPA:Aを予測しているかもしれず、6MWT中の最低SpO2が89%未満であることは、COPDの肺高血圧の発見に優れている。
・対象は、2014年から2015年に神戸市立医療センター西市民病院で標準的なCOPD治療を行っている外来患者、64名。
・評価は、身長、体重、肺機能、既往歴、mMRC、6MWT
・運動誘発性低酸素の定義は、最低SpO2<90%、SpO2≦88%かつ⊿SpO2≧4%
・PA:Aの測定:肺動脈と大動脈の直径は、分岐部の高さで測定。
・平均年齢73歳、
・PA:A>1は29人、PA:A≦1は35人。
・PAの直径は、PA:A>1で平均2.9cm、PA:A>1では平均3.7cmで、有意差あり(p=0.002)
・Aの直径は、PA:A>1で平均3.7cm、PA:A>1では平均3.5cmで、有意差なし(p=0.2)
・2群間で有意差があったのは、FEV1.0、FVC、FEV1.0%、BODE index、6MWD、ベースラインSpO2、最低SpO2、低吸収域(LAA)
・ROC曲線でPA:A>1を予測するカットオフ
2017/06/05
IPF患者においてMRCスコアは運動耐容能と相関するか
MRC chronic Dyspnea Scale: Relationships with cardiopulmonary exercise testing and 6-minute walk test in idiopathic pulmonary fibrosis patients: a prospective study.
BMC Pulm Med. 2010 May 28;10:32.
https://www.ncbi.nlm.nih.gov/pubmed/20509928
<結果>
25人のIPF患者が対象。MRCスコアと6MWTの歩行距離、SpO2、6MWT時の低酸素index、最大運動負荷時のSpO2、VE/VCO2スロープ、AT時のVE/VCO2、運動負荷試験での最大運動負荷時のBorgScale、と相関があった。
多変量ロジスティック回帰分析では、MRCが独立して6MWDと関連していた。
・MRCスコアは0-5の6段階。
・MRCと6MWDの相関r=-0.781、テスト後のSpO2との草加r=-0.713
脈拍、血圧、Borg scaleとは相関なし。
BMC Pulm Med. 2010 May 28;10:32.
https://www.ncbi.nlm.nih.gov/pubmed/20509928
<背景>
呼吸困難は、特発性肺線維症(IPF)で最もみられる症状でありの将来の機能障害の要因となる。MRC息切れスケールは、心肺運動負荷試験(CPET)や6MWTで測定される身体的な症状と同等であり、疾患の重症度や生存率の情報提供となる。
<方法>
IPF患者を集め、MRCスコアとCPETもしくは6MWTの関係を検討し、IPF患者の運動制限の身体的状態を反映するかを検討する。
<結果>
25人のIPF患者が対象。MRCスコアと6MWTの歩行距離、SpO2、6MWT時の低酸素index、最大運動負荷時のSpO2、VE/VCO2スロープ、AT時のVE/VCO2、運動負荷試験での最大運動負荷時のBorgScale、と相関があった。
多変量ロジスティック回帰分析では、MRCが独立して6MWDと関連していた。
<結論>
IPF患者は、MRC息切れスケールと身体機能のパラメーターに優れた相関関係があった。この結果は、なぜシンプルなMRCスケールがIPFの進行と同じように予後予測を提供する初めての報告である。・MRCスコアは0-5の6段階。
・MRCと6MWDの相関r=-0.781、テスト後のSpO2との草加r=-0.713
脈拍、血圧、Borg scaleとは相関なし。
 |
| MRCと6MWD MRCが重度(日常生活での息切れが強くなる)と6MWDは低下 |
2017/06/02
COPDにおける肺動脈の直径(肺高血圧の合併)
Pulmonary artery size as a predictor of pulmonary hypertension and outcomes inpatients with chronic obstructive pulmonary disease
Respir Med. 2014 Nov;108(11):1626-32.
https://www.ncbi.nlm.nih.gov/pubmed/25225149
<背景>
COPD患者において、肺高血圧症の肺動脈のサイズと死亡率の関係があるはずである。今回は、重症COPDのコホート患者における関係を調査した。
<方法>
後方視的に1998年から2012年の患者を調査。胸部CT画像と右心カテーテルの結果を収集。肺動脈と上行大動脈の直径は、独立した検査者が肺動脈圧と比較して評価した。死亡率の期間は、それぞれの患者の24ヵ月ごとに評価。Coxハザードモデルで、生存への独立した影響を算出。
<結果>
65人が対象で、そのうち38人(58%)が肺高血圧だった。肺高血圧の有無による肺動脈直径は、34.4mm vs 29.1mmだった(p=0.0003)。平均PA:A(肺動脈直径:上行大動脈直径)比
は肺高血圧有無によって、1.05 vs 0.87(p=0.0003)。
PA:A比はPA:A>1の患者における生存率を低下させる独立した予測因子であった。
<結論>
PA:A比は肺高血圧のあるCOPD患者において関連があり、死亡の独立した予測因子であった。この結果から、COPD患者で肺高血圧のスクリーニングを非侵襲的に行うことができ、独立した予後の情報として重要なことを示している。
・先行研究で言われていること:肺動脈の直径と肺高血圧の関係、肺動脈のサイズとCOPD増悪との関係、CT画像の肺動脈のサイズと右心カテーテルでの肺動脈圧の関係
・肺動脈と上行大動脈の直径は、CTの画像から5人の専門家によって計測。
・平均肺動脈圧と収縮期肺動脈圧、拡張期肺動脈圧は右心カテーテルで測定。
・平均肺動脈圧が25mmHg以上と未満の2グループに分けられた。25mmHg以上のほうが、1秒率が有意に低下している。
・PA:A>1は、12か月後には半数が死亡、平均肺動脈圧≧25mmHgにおいても2年後には半数が死亡。1秒量単独では、生存率に大きな差は無い。
Respir Med. 2014 Nov;108(11):1626-32.
https://www.ncbi.nlm.nih.gov/pubmed/25225149
<背景>
COPD患者において、肺高血圧症の肺動脈のサイズと死亡率の関係があるはずである。今回は、重症COPDのコホート患者における関係を調査した。
<方法>
後方視的に1998年から2012年の患者を調査。胸部CT画像と右心カテーテルの結果を収集。肺動脈と上行大動脈の直径は、独立した検査者が肺動脈圧と比較して評価した。死亡率の期間は、それぞれの患者の24ヵ月ごとに評価。Coxハザードモデルで、生存への独立した影響を算出。
<結果>
65人が対象で、そのうち38人(58%)が肺高血圧だった。肺高血圧の有無による肺動脈直径は、34.4mm vs 29.1mmだった(p=0.0003)。平均PA:A(肺動脈直径:上行大動脈直径)比
は肺高血圧有無によって、1.05 vs 0.87(p=0.0003)。
PA:A比はPA:A>1の患者における生存率を低下させる独立した予測因子であった。
<結論>
PA:A比は肺高血圧のあるCOPD患者において関連があり、死亡の独立した予測因子であった。この結果から、COPD患者で肺高血圧のスクリーニングを非侵襲的に行うことができ、独立した予後の情報として重要なことを示している。
・先行研究で言われていること:肺動脈の直径と肺高血圧の関係、肺動脈のサイズとCOPD増悪との関係、CT画像の肺動脈のサイズと右心カテーテルでの肺動脈圧の関係
・肺動脈と上行大動脈の直径は、CTの画像から5人の専門家によって計測。
・平均肺動脈圧と収縮期肺動脈圧、拡張期肺動脈圧は右心カテーテルで測定。
・平均肺動脈圧が25mmHg以上と未満の2グループに分けられた。25mmHg以上のほうが、1秒率が有意に低下している。
 |
| 生存率に関するROC曲線:肺動脈直径のAUCは0.78、PA:A>1のAUCは0.79 |
 |
| 各パラメーターと生存率 |
ーーーーーーーーーーーーーーーーーーーーーー
安静時に右心カテーテル検査を用いて実測した肺動脈平均圧(mean PAP)が25mmHg以上の場合が肺高血圧と定義された。(成人健常者は13±4mmHg~20mmHg)
引用:肺高血圧症治療ガイドライン2012年。
肺動脈の直径は最大でも17mmは超えないらしい。
大動脈の直径の基準値は約30mm。
登録:
コメント (Atom)
-
The Clinical Utility of the Functional Status Score for the Intensive Care Unit (FSS-ICU) at a Long-Term Acute Care Hospital: A Prospective...
-
Validation of test performance characteristics and minimal clinically important difference of the 6-minute walk test in patients with idiopa...
-
SPPB評価方法 https://www.nia.nih.gov/research/labs/leps/short-physical-performance-battery-sppb 1.バランス A.立位保持 足をそろえて立位を10秒保持する 腕や膝を使って、バラ...




